JAMA – Cải thiện mong đợi điều trị của bệnh nhân
Johannes A. C. Laferton, TS BS, Winfried Rief, TS BS; Meike Shedden-Mora, TS BS.
Tại sao Kỳ vọng Điều trị của Bệnh nhân lại Quan trọng
Kỳ vọng điều trị của bệnh nhân có thể ảnh hưởng đến kết quả điều trị ở nhiều tình trạng bệnh lý và phương thức điều trị khác nhau. Kỳ vọng tích cực có thể dự đoán hiệu quả điều trị tốt hơn, trong khi kỳ vọng tiêu cực có thể dự đoán hiệu quả điều trị giảm sút và tác dụng phụ gia tăng.
Việc quản lý kỳ vọng của bệnh nhân có thể cải thiện kết quả điều trị và tiết kiệm thời gian vì kết quả điều trị không đạt yêu cầu hoặc tác dụng phụ cần được quan tâm sau khi thăm khám. Bài viết này cung cấp 4 khuyến nghị về chiến lược giao tiếp dựa trên bằng chứng về kỳ vọng điều trị của bệnh nhân.
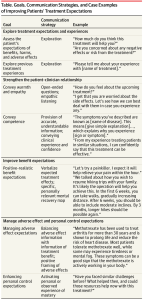
Khám phá Kỳ vọng và Trải nghiệm Điều trị
Những kỳ vọng tích cực (ví dụ: “Phương pháp điều trị này sẽ cải thiện tình trạng của tôi”), tiêu cực (ví dụ: “Tình trạng của tôi có thể trở nên tồi tệ hơn”) và kỳ vọng về tác dụng phụ (ví dụ: “Tôi lo lắng về việc gặp tác dụng phụ”) của bệnh nhân cần được ghi nhận và khám phá riêng biệt, vì chúng có thể tồn tại độc lập với nhau.
Trong phân tích gộp dữ liệu từ 6 nghiên cứu giả dược (N = 748), kỳ vọng tác dụng phụ cao hơn có tương quan với cả kỳ vọng về việc triệu chứng trở nên tồi tệ hơn (r = 0,419; P < 0,001) và kỳ vọng về việc cải thiện triệu chứng (r = 0,187; P < 0,001), cho thấy kỳ vọng điều trị tích cực có thể tồn tại cùng với những lo ngại về tác dụng phụ và bệnh nhân có thể mong đợi các phương pháp điều trị hiệu quả sẽ có tác dụng phụ. Kỳ vọng về việc cải thiện, trở nên tồi tệ hơn và tác dụng phụ cũng tương quan với kinh nghiệm trước đó. Do đó, việc tìm hiểu kỳ vọng của bệnh nhân và kinh nghiệm điều trị trước đây bằng các câu hỏi mở là điều cần thiết để xác định và giải quyết mọi lo ngại hoặc quan niệm sai lầm, điều chỉnh việc quản lý kỳ vọng theo quan điểm của từng bệnh nhân và tăng cường khả năng tự quản lý bệnh. Những kỳ vọng không thực tế hoặc mơ hồ có thể được giải quyết bằng cách cung cấp các lý do điều trị hoặc câu chuyện dễ hiểu, được thiết kế riêng cho từng bệnh nhân.
Tăng cường mối quan hệ giữa bệnh nhân và bác sĩ lâm sàng
Cảm nhận của bệnh nhân về sự ấm áp và năng lực của bác sĩ lâm sàng có thể ảnh hưởng đến hiệu quả điều trị. Sự ấm áp có thể được thể hiện bằng sự đồng cảm và các dấu hiệu thấu hiểu bằng lời nói và phi lời nói (ví dụ: xác nhận mối quan tâm của bệnh nhân, giao tiếp bằng mắt, gật đầu đồng ý). Năng lực có thể được truyền đạt bằng giao tiếp có cấu trúc tốt, tham khảo các can thiệp thành công trước đây và các hướng dẫn điều trị hiện tại, và xác nhận chuyên môn với phương pháp điều trị. Trong một nghiên cứu có cấu trúc trên 262 bệnh nhân mắc hội chứng ruột kích thích, 66% báo cáo tình trạng thuyên giảm đáng kể sau 3 tuần điều trị bằng giả dược khi bác sĩ thể hiện sự ấm áp và năng lực tại buổi khám, so với 44% bệnh nhân có phong cách tương tác với bác sĩ hạn chế và mang tính kỹ thuật (P < 0,001); điều này song song với việc giảm triệu chứng có ý nghĩa lâm sàng chỉ ở nhóm bác sĩ thể hiện sự nồng nhiệt và năng lực (82 so với 42 điểm trên thang điểm 0-500; sự khác biệt tối thiểu có ý nghĩa lâm sàng là 50 điểm).
Cải thiện Kỳ vọng Lợi ích
Việc xem xét rõ ràng các kỳ vọng điều trị cá nhân hóa có thể cải thiện kết quả hơn là không cung cấp thông tin hoặc bày tỏ sự không chắc chắn về hiệu quả. Trong một nghiên cứu chéo về tiếp xúc với nhiệt ở 22 tình nguyện viên khỏe mạnh, chỉ riêng remifentanil đã giảm đau 11 điểm trên thang điểm từ 0 đến 100 so với dung dịch muối (P < 0,001; điểm số cao hơn biểu thị mức độ đau nhiều hơn); khi những người tình nguyện có kỳ vọng tích cực rằng thuốc sẽ làm giảm đau, khả năng kiểm soát cơn đau được cải thiện thêm 16 điểm (P < 0,001), trong khi kỳ vọng tiêu cực hoàn toàn phủ nhận tác dụng giảm đau của remifentanil và không khác biệt so với nước muối (−2 điểm; P = 0,50).5 Trong một thử nghiệm lâm sàng ngẫu nhiên trên những bệnh nhân mắc chứng rối loạn lo âu xã hội được điều trị bằng escitalopram 20 mg mỗi ngày trong 9 tuần, nhóm được thông báo chính xác rằng họ đang dùng thuốc chống trầm cảm (n = 24) có tỷ lệ đáp ứng cao hơn (50% so với 15%; P = 0,009) và giảm gấp đôi các triệu chứng lo âu xã hội (42,6 so với 21,5 trên thang điểm 0-144; P < 0,001) so với nhóm được thông báo không chính xác rằng họ đang dùng thuốc đối kháng neurokinin-1 không có tác dụng (n = 22).
Một kỹ thuật hiệu quả khác là xác định những kỳ vọng cá nhân của bệnh nhân và vẽ một bản đồ phục hồi tinh thần từng bước. Các yếu tố của bản đồ này bao gồm việc đặt ra các mục tiêu thực tế, phù hợp với cá nhân để kích thích những kỳ vọng phục hồi tích cực, giảm bớt sự không chắc chắn về quá trình phục hồi bằng cách cung cấp thông tin, và vạch ra rõ ràng thời điểm và địa điểm bệnh nhân có thể nhận thấy hiệu quả điều trị trong cuộc sống hàng ngày. Bệnh nhân trải qua phẫu thuật tim được hướng dẫn trước phẫu thuật để phát triển bản đồ phục hồi cá nhân (n = 39) đã được xuất viện sớm hơn 4,5 ngày và cho thấy mức giảm khuyết tật lớn hơn (−12,6 điểm [95% CI, −17,6 đến −7,5] so với −1,9 điểm [95% CI, −6,6 đến 2,7] trên thang điểm 0-70) tháng sau phẫu thuật tim so với những bệnh nhân được thực hiện các thủ thuật tiền phẫu thuật tiêu chuẩn (n = 44). Tương tự như vậy, bệnh nhân trải qua phẫu thuật bụng được hướng dẫn trước phẫu thuật để phát triển bản đồ phục hồi cá nhân (n = 163) đã trở lại các hoạt động bình thường sớm hơn 5 ngày (21 ngày [95% CI, 17-25] so với 26 ngày [95% CI, 20-32]; P = 0,007) so với những bệnh nhân được điều trị tiêu chuẩn (n = 167). Điều quan trọng là bản đồ phục hồi trong cả hai nghiên cứu đều sử dụng các hoạt động thực tế có ý nghĩa cá nhân đối với bệnh nhân.
Quản lý Kỳ vọng về Tác dụng Bất lợi và Kiểm soát Cá nhân
Kỳ vọng có sẵn của bệnh nhân có thể làm trầm trọng thêm các tác dụng bất lợi và làm giảm hiệu quả của phương pháp điều trị. Cách thức cung cấp thông tin về tác dụng bất lợi có thể làm giảm những tác động tiêu cực này. Hơn nữa, việc trình bày tỷ lệ phần trăm bệnh nhân không gặp tác dụng bất lợi cụ thể (khung tích cực) thay vì tỷ lệ phần trăm bệnh nhân gặp tác dụng bất lợi (khung tiêu cực) truyền tải cùng một thông tin, nhưng có khả năng làm giảm sự xuất hiện của tác dụng bất lợi. Ví dụ, trong số những người tham gia khỏe mạnh được dùng giả dược được mô tả là chất kích thích gây ra tác dụng bất lợi, khung tích cực (n = 80) làm giảm tần suất tác dụng bất lợi so với 83 người tham gia được đóng khung tiêu cực (0,43 so với 0,75; P = 0,006).
Thông tin về các tác dụng bất lợi tiềm ẩn có thể được lồng ghép vào bối cảnh lợi ích điều trị một cách cân bằng.
Trong một thử nghiệm lâm sàng ngẫu nhiên trên những bệnh nhân bắt đầu dùng methotrexate liều thấp để điều trị bệnh thấp khớp do viêm, các tác dụng phụ được mô tả trong bối cảnh giảm triệu chứng viêm khớp lâu dài và được coi là vốn có của tác dụng thuốc (ví dụ: “Các triệu chứng cho thấy methotrexate đang hoạt động tích cực trong cơ thể như bình thường”). Nhóm can thiệp (n = 24) báo cáo ít triệu chứng hơn sau 4 tuần (−2,70 [95% CI, −4,50 đến −0,90]; P = 0,005) so với nhóm thông tin tiêu chuẩn (n = 23). Sau 12 tuần, số bệnh nhân trong nhóm can thiệp ngừng điều trị ít hơn (8,3% so với 34,8%; P = 0,04).
Ngoài ra, các bác sĩ lâm sàng có thể hỗ trợ kỳ vọng của bệnh nhân về khả năng đối phó với các tác dụng phụ1 và hỏi về các chiến lược đối phó riêng lẻ đã hữu ích trong các tình huống tương tự. Các bác sĩ lâm sàng có thể nêu rõ tác động tích cực của các chiến lược đối phó này đối với kết quả điều trị, giải thích lý do tại sao chiến lược đó hiệu quả.
Hơn nữa, việc cung cấp các ví dụ tường thuật về hành vi thích ứng có thể củng cố kỳ vọng kiểm soát cá nhân của bệnh nhân (ví dụ: “Tôi đã điều trị cho một bệnh nhân đang hồi phục sau phẫu thuật tim, người cảm thấy yếu và do dự khi tập thể dục. Sau khi bắt đầu các bài tập được khuyến nghị, anh ấy nhanh chóng tự tin hơn. Đến lần theo dõi tiếp theo, anh ấy cảm thấy khỏe khoắn hơn và đi bộ được quãng đường dài hơn”).
Kết luận
Việc đáp ứng kỳ vọng của bệnh nhân có thể cải thiện kết quả điều trị và giảm thiểu tác dụng phụ. Các chiến lược dựa trên bằng chứng cho phép bác sĩ lâm sàng truyền đạt những kỳ vọng thực tế theo cách cải thiện các cuộc gặp gỡ lâm sàng.
JAMA Published Online: June 4, 2025;334;(2):171-172.
doi:10.1001/jama.2025.6261