📊Amiodarone-induced phlebitis: incidence and adherence to a clinical practice guideline
Gunhild Brørs và Cs.
Clinic of Cardiology, St. Olavs Hospital, Trondheim University Hospital, Prinsesse Kristinas, Norway
European Journal of Cardiovascular Nursing (2023) 22, 824–831
https://doi.org/10.1093/eurjcn/zvad003
Theo Cập nhật AHA/ACC/HRS năm 2019 Hướng dẫn quản lý BN rung nhĩ năm 2014, ❤️amiodarone tiêm tĩnh mạch là một giải pháp thay thế thích hợp để kiểm soát nhịp tim và có thể tạo điều kiện thuận lợi cho việc chuyển sang nhịp xoang
❤️.Tuy nhiên, hướng dẫn này không cảnh báo về nguy cơ viêm tĩnh mạch do thuốc liên quan đến việc sử dụng amiodarone tiêm tĩnh mạch.
⚠️Tỷ lệ mắc bệnh viêm tĩnh mạch do amiodarone gây ra có thể lên tới 85%⚠️.
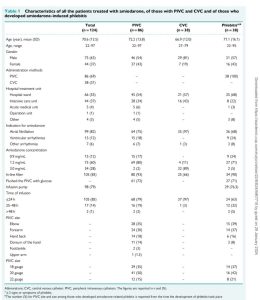
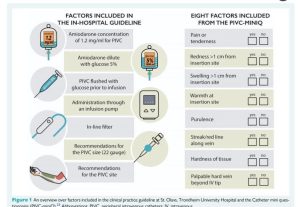
Hướng dẫn ngăn ngừa viêm tĩnh mạch do amiodarone gây ra đã được đề xuất cho các bệnh viện ở Na Uy. Trong số các khuyến nghị là truyền nồng độ <1,2 mg/mL qua PIVC, với nồng độ cao hơn được truyền qua (CVC); chỉ pha amiodarone với G5%, tráng PIVC bằng G5% trước khi truyền;quản lý amiodarone thông qua bơm tiêm truyền;sử dụng bộ lọc để ngăn chặn sự kết tủa; sử dụng kim 22G thay vì (18-20G) để có thể giảm thiểu tỷ lệ viêm tĩnh mạch;và tránh khuỷu tay làm nơi tiêm thuốc.
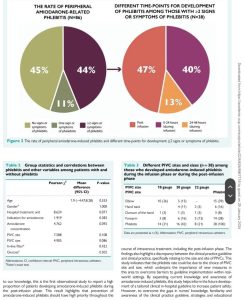
Có xu hướng tỷ lệ mắc viêm tĩnh mạch ngày càng tăng với thời gian truyền amiodarone lâu hơn.Có báo cáo tỷ lệ viêm tĩnh mạch cao hơn tỷ lệ ở BN truyền <24 giờ so với truyền <48 giờ.Gần một 50% BN phát triển viêm tĩnh mạch trong giai đoạn sau truyền. Điều này phù hợp với một nghiên cứu trước đó, báo cáo rằng viêm tĩnh mạch xảy ra 24–96 giờ sau truyền dịch.Tuy nhiên, nghiên cứu này báo cáo về PIVC nói chung và không đặc biệt về truyền amiodarone.
🌼Điều này cho thấy tầm quan trọng theo dõi vị trí PIVC sau khi ngừng truyền amiodarone, và loại bỏ PIVC.Thường xuyên kiểm tra và nhận biết sớm các viêm tĩnh mạch đau do amiodarone gây ra có thể cho phép can thiệp kịp thời để giảm thiểu sự khó chịu và tổn hại cho bệnh nhân. Ngoài ra, điều quan trọng là để thông báo cho BN sắp xuất viện về các biện pháp họ có thể thực hiện nếu họ cảm thấy đau dọc theo tĩnh mạch được sử dụng để truyền amiodarone.Ngoài ra với kiến thức hạn chế về viêm tĩnh mạch sau tiêm truyền, có một khoảng cách kiến thức liên quan đến hậu quả đối với BN viêm tĩnh mạch do amiodarone gây ra trong ngắn hạn và dài hạn.Amiodarone dùng dưới dạng bolus đã cho thấy tỷ lệ viêm tĩnh mạch thấp hơn so với các nghiên cứu sử dụng dưới dạng truyền liên tục.
Vị trí tiêm truyền nên được chọn theo thứ tự ưu tiên sau:
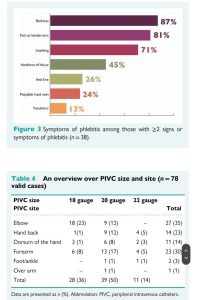
cẳng tay (cánh tay trước, đầu và giữa), lưng của bàn tay, cổ tay và hố trước khuỷu tay.Tuy nhiên, một tổng quan hệ thống trước đây báo cáo việc đặt ở cẳng tay có nguy cơ viêm TM.
Mặc dù bộ lọc được sử dụng ở hầu hết các thiết bị ngoại vi amiodarone truyền dịch, chỉ 70% rửa PIVC bằng glucose trước khi truyền.Tỷ lệ viêm tĩnh mạch cao hơn đáng kể khi không có bộ lọc nội.Amiodarone có thể kết tủa tại thời điểm dùng thuốc,tạo ra các tinh thể hình kim gây khó chịu cho tĩnh mạch.
Nguy cơ kết tủa tăng lên nếu dùng amiodarone, pha với nước muối hoặc các loại thuốc khác trong cùng một PIVC, có thể có khả năng gây viêm tĩnh mạch.Nồng độ amiodarone được sử dụng phù hợp với lâm sàng hướng dẫn thực hành trong hầu hết các dịch truyền.Amiodarone có độ pH axit cao hơn từ 3,46 đến 4,35 – 4,29.Tỷ lệ viêm tĩnh mạch đã được báo cáo đối với nồng độ amiodarone của ≥1,8 mg/mL so với nồng độ 1,2 mg/mL.Điều này cho thấy rằng nồng độ amiodarone 1,2 mg/mL có thể ngăn ngừa viêm tĩnh mạch, cần được nhấn mạnh trong hướng dẫn thực hành lâm sàng.