Các sai sót y khoa làm thay đổi các tiêu chuẩn thực hành chăm sóc tại Hoa Kỳ
Author: Barry B. Bialek, MD CoverMD™ Senior Contributing Editor Family Practice, Boulder, Colorado Additional Research Contributed by: Mark Crane Freelance writer, Brick, New Jerse
1. Theo dõi EtCo2 trong gây mê
Judy 39 tuổi khi cô đến bệnh viện để phẫu thuật cắt tử cung. Tuy nhiên, thật không may là cô rơi vào tử vong khi ở trên bàn mổ, khám nghiệm tử thi cho thấy bác sĩ gây mê đã đặt ống nội khí quản vào thực quản chứ không phải khí quản của cô.
Ngày nay, các bác sĩ gây mê đo nồng độ C02 của bệnh nhân – được nhận thấy cao hơn nhiều so với khí quản so với thực quản – thông qua việc sử dụng máy theo dõi C02 tidal.
Vào năm 1982, tạp chí ABC 20/20 đã thực hiện một chương trình với tiêu đề “The Deep Sleep: 6000 Will Die or Suffer Brain Damage.”. Chương trình này nhấn mạnh một số trường hợp rủi ro y tế dẫn đến tổn thương cho nghiêm trọng hoặc tử vong cho NB. Hiệp hội Bác sĩ gây mê Hoa Kỳ đã phản hồi với một chương trình chuẩn hóa việc chăm sóc gây mê và theo dõi bệnh nhân và năm 1985 đã tạo ra Tổ chức An toàn cho Bệnh nhân trong Gây mê.
Các thực hành tiêu chuẩn hiện nay bao gồm việc sử dụng Sp02 và theo dõi C02 tidal cho bệnh nhân được gây mê. Các tiêu chuẩn mới đã giảm đáng kể tần suất tổn thương não do thiếu oxy và các biến chứng lớn khác. Việc thúc đẩy các hệ thống theo dõi monitor cho bệnh nhân được gây mê đã khiến các ca tử vong liên quan đến gây mê giảm mạnh từ khoảng 1/10.000 xuống còn 1/200.000 trong vòng chưa đầy 2 năm.
2. Surgical Safety Checklist
Bill bị co giật và đâm xe vào gốc cây, nghiền nát cả hai chân. Chụp động mạch tiết lộ rằng chân phải của anh ấy có thể cứu được nhưng chân trái thì không. Thật không may, kỹ thuật viên x-quang đã đánh dấu sai vị trí trên các film chụp, trộn lẫn trái sang phải và bác sĩ phẫu thuật chỉnh hình đầu tiên cắt cụt chân phải của Bill.
Phòng ngừa phẫu thuật sai vị trí đã trở thành một trong những mục tiêu an toàn chính của Ủy ban Chứng nhận Tổ chức Y tế Chung (JCAHO). Thiết lập các quy trình đảm bảo ATPT đã trở thành một yêu cầu công nhận cho các bệnh viện, trung tâm phẫu thuật cấp cứu và các phòng phẫu thuật.
JCAHO bắt buộc tiêu chuẩn hóa các quy trình trước phẫu thuật để xác minh rằng phẫu thuật chính xác được thực hiện trên đúng bệnh nhân và tại đúng vị trí. Hướng dẫn bao gồm đánh dấu vị trí phẫu thuật, liên quan đến bệnh nhân trong quá trình đánh dấu và yêu cầu tất cả các thành viên của nhóm phẫu thuật kiểm tra thông tin trong phòng phẫu thuật.
Lỗ hổng lớn nhất là thông tin không đầy đủ về bệnh nhân. Giải pháp là một phương pháp thu thập thông tin được chuẩn hóa cẩn thận.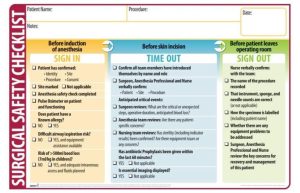
3. Bảng kiểm đếm gạc, dụng cụ PT
Tom 12 tuổi khi ruột thừa vỡ ra và được đưa đến bệnh viện nhi địa phương. Ba ngày sau phẫu thuật cắt ruột thừa, em bị sốt cao. Một tuần sau, bác sĩ phẫu thuật thực hiện thủ thuật thứ hai và phát hiện ra rằng một miếng sponge cầm máu đã bị bỏ sót bên trong.
Sponges và số lượng dụng cụ đã được sử dụng thường xuyên trong nhiều thập kỷ. Không có tiêu chuẩn duy nhất, mặc dù các tổ chức điều dưỡng và phẫu thuật đã phát triển các thực hành tốt nhất cho kiểm soát số lượng bọt biển, kim và dụng cụ.
Có nhiều phương pháp khác nhau trong kiểm đếm các dụng cụ, gạc, sponges sau phuẫ thuật trong phòng mổ. Sự thiếu thực hành tiêu chuẩn này tạo ra cơ hội cho các lỗi.
Một nghiên cứu của Bộ Y tế và Dịch vụ Nhân sinh Hoa Kỳ nói rằng loại sai lầm này xảy ra ở 1/100 đến 1/5000 người. Một nghiên cứu năm 2008 được công bố trên Tạp chí “Annals of Surgery” cho thấy những sai sót về dụng cụ và số lượng sponges đã xảy ra trong 12,5% ca phẫu thuật.
Các nhóm điều dưỡng và phẫu thuật khuyến nghị rằng mỗi thành viên của nhóm phẫu thuật đóng vai trò như nhau trong việc đảm bảo tính chính xác của số lượng. Gần đây, các nhà sản xuất đã tạo ra bọt biển với các sợi có cản quang, hệ thống nhận dạng tần số vô tuyến và mã vạch để cảnh báo cho nhân viên về bọt biển bị mất.
4. Vòng tay cảnh báo dị ứng
Khi còn nhỏ, Betty đã được cho uống penicillin, bị xanh tím và được đưa khẩn cấp đến bệnh viện. Khi Betty 15 tuổi, bị viêm họng liên cầu khuẩn, được tiêm penicillin và qua đời. Không ai hỏi cô về dị ứng thuốc.
Các mẫu khảo sát y tế luôn có một khoảng trống cho dị ứng, mặc dù điều này trở nên nổi bật hơn nhiều sau báo cáo của Viện Y khoa Hoa Kỳ về sự an toàn của bệnh nhân năm 1999.
Năm 2008, Uuy3 ban Cố vấn An toàn cho Bệnh nhân tại Pennsylvania đã trích dẫn hơn 3800 trường hợp trong đó bệnh nhân được dùng thuốc mà họ đã ghi nhận dị ứng. Sự cố trong việc truyền đạt thông tin dị ứng bao gồm “tài liệu về dị ứng của bệnh nhân trên giấy nhưng không được đưa vào hệ thống dữ liệu số hoá và dị ứng phát sinh trong các đợt chăm sóc nhưng không được ghi trong hồ sơ y tế hoặc thông báo cho nhân viên thích hợp.”
Các chiến lược để giải quyết vấn đề bao gồm thêm các lời nhắc có thể nhìn thấy ở các vị trí nhất quán và nổi bật liệt kê các dị ứng của bệnh nhân, loại bỏ việc viết tay các chất gây dị ứng thuốc trên vòng đeo tay dị ứng và làm cho lựa chọn phản ứng dị ứng trở thành một mục bắt buộc trong hệ thống kê toa của BS.
5. Double – Check dành cho high-alert medications
Linda đã cảm thấy không ổn trong ba tháng đầu thai kỳ. Buồn nôn và ói mửa khiến cô mất nước trầm trọng và nồng độ kali thấp. Tại khoa cấp cứu, ĐD của cô đã mắc một lỗi tính toán liều và thực hiện quá liều kali tĩnh mạch. Trong vòng một giờ, Linda đã tử vong. Trong những năm 1980 và 1990, các tổ chức an toàn bệnh nhân, bao gồm JCAHO, đã thu hút sự chú ý về sự cần thiết phải loại bỏ các ống kali clorua đậm đặc khỏi các khu vực chăm sóc bệnh nhân. Bây giờ, gần như tất cả các bệnh viện Hoa Kỳ đã loại bỏ thuốc khỏi kho trên các đơn vị chăm sóc bệnh nhân. Kali hiện được nhà sản xuất thêm vào các chế phẩm truyề tĩnh mạch và được dán nhãn cảnh báo.
Các thảm kịch dẫn đến thay đổi hệ thống này là do thiếu hụt kiến thức về sự nguy hiểm của việc sử dụng kali tĩnh mạch nhanh hoặc thường xuyên hơn là lơ đãng hoặc lỗi lựa chọn khi lấy lọ thuốc. Hạn chế việc dễ tiếp cận Kali đã làm giảm các sai sót nghiêm trọng.
Các chiến lược an toàn bổ sung bao gồm sử dụng chế phẩm dịch truyền có sẵn Kali, tách biệt Kali khỏi các loại thuốc khác và sử dụng nhãn cảnh báo, cấm phân phối lọ thuốc cho từng bệnh nhân và thực hiện kiểm tra hai lần với dược sĩ.
6. Nhận thức và phòng ngừa tổn thương da do tỳ đè
Frank đã 72 tuổi khi bị gãy chân phải trong một tai nạn xe hơi và phải hồi phục vài tuần trong một cơ sở phục hồi chức năng. Các ĐD không biết rằng bệnh nhân cần phải vận động thường xuyên và Frank bị loét tì đè mức độ sâu. Khi những thứ này bị nhiễm trùng, chân của Frank phải cắt bỏ.
Mỗi năm, hơn 2,5 triệu người ở Hoa Kỳ bị loét tì đè, theo ghi nhận của AHRQLoet1 tì đè có thể gây tử vong. Trung tâm Dịch vụ Medicare & Trợ cấp y tế không còn cung cấp thêm tiền bồi thường cho các bệnh viện để chăm sóc cho bệnh nhân bị loét tì đè trong khi chăm sóc tại bệnh viện.
Cách chính để ngăn ngừa loét do tư thế nằm là xoay trở người bệnh thường xuyên, thường là ít nhất 2 giờ một lần. Những nỗ lực để giảm bớt áp lực để tránh các vết loét bổ sung bằng cách di chuyển bệnh nhân đã được ghi nhận từ ít nhất là vào thế kỷ 19.
Các bệnh viện hiện có các chương trình để tránh sự phát triển của loét tì đè bằng cách sử dụng khung thời gian định sẵn để giảm áp lực và giử vải trải giường thông thoáng hoặc mặc quần áo không thấm nước. Thay đổi áp lực một cách thường xuyên và sử dụng nệm phân phối áp lực hiện đang áp dụng phổ biến.
7. Té ngã trong bệnh viện
Lillian đã 68 tuổi và nặng 120kg khi cô trải qua phẫu thuật cắt bỏ túi mật. Ngày thứ hai sau phẫu thuật, cô cần sự giúp đỡ để đi bộ vào phòng tắm. ĐD của Lillian, Millie, không đủ sức chống đỡ cô và cả hai đều ngã, làm gãy tay phải của Millie và chân trái của Lillian.
Trong lịch sử, các trường điều dưỡng đã dạy học sinh nâng thủ công bệnh nhân bằng cách sử dụng cơ học phù hợp, chẳng hạn như nâng bằng chân và sử dụng đúng tư thế. Tuy nhiên, cơ học cơ thể không đủ để bảo vệ các ĐD khỏi các trọng lượng nặng, các tư thế khó xử và sự lặp lại liên quan đến việc nâng đỡ bệnh nhân bằng tay, theo một bài viết từ Hiệp hội ĐD Hoa Kỳ (ANA).
ANA hỗ trợ các chính sách loại bỏ nâng bệnh nhân bằng tay. Các kỹ thuật xử lý bệnh nhân an toàn liên quan đến việc sử dụng các thiết bị như cáp treo toàn thân, thang máy hỗ trợ đứng, thiết bị chuyển bên và thiết bị giảm ma sát.
8. Mamography
Khi Christy 42 tuổi, bác sĩ của cô phát hiện một khối u lớn ở vú trái. Khối u đáng lẽ phải được thấy trong 2 kỳ kiểm tra hàng năm trước đó của Christy nếu các cuộc kiểm tra này hoàn tất. Vào thời điểm được chẩn đoán, ung thư đã tiến triển vượt quá khả năng chữa khỏi.
Kỹ năng khám vú, giảng dạy các kỹ thuật để tự kiểm tra vú và khuyến nghị chụp nhũ ảnh hiện là tiêu chuẩn chăm sóc.
Chụp nhũ ảnh được phát triển vào những năm 1950 và trở thành một công cụ chẩn đoán phổ biến vào những năm 1960. Đó là một phương pháp chính để phát hiện sớm ung thư vú, khi điều trị dễ dàng hơn. Trong năm 2005, khoảng 68% tất cả phụ nữ Hoa Kỳ từ 40 đến 64 tuổi đã chụp nhũ ảnh trong 2 năm qua, theo các nghiên cứu bảo hiểm. Tất cả các tiểu bang Hoa Kỳ ngoại trừ Utah yêu cầu các chương trình bảo hiểm y tế tư nhân và Trợ cấp y tế để thanh toán cho sàng lọc ung thư vú.
Các tiêu chuẩn về thời gian chụp nhũ ảnh thay đổi theo tổ chức và theo lịch sử bệnh nhân. Lực lượng đặc nhiệm dịch vụ phòng ngừa Hoa Kỳ hiện khuyến nghị phụ nữ có nguy cơ thấp trên 50 tuổi nên chụp nhũ ảnh 2 năm một lần. ACOG hiện khuyến nghị chụp quang tuyến vú hàng năm cho tất cả phụ nữ từ 40 tuổi trở lên.
9. Monitor sản khoa (EFM) theo dõi chuyển dạ
Sally và Ed mong chờ sự ra đời của đứa con đầu lòng. Cuộc chuyển dạ của Sally đã kéo dài, vì vậy bác sĩ sản khoa của cô đã bổ sung oxytocin để kích chuyển dạ nhanh hơn. Thật không may, việc sử dụng oxytocin đã dẫn đến suy thai không được nhận biết và con gái mới sinh của họ bị tổn thương não nặng và bại não.
Theo dõi thai nhi để kiểm tra cả co bóp tử cung và nhịp tim thai (FHR) hiện là tiêu chuẩn chăm sóc, với thời gian đáp ứng 30 phút từ khi nhận biết suy thai đến khi sinh. Mục đích của theo dõi FHR là theo dõi tình trạng của thai nhi trong quá trình chuyển dạ để các bác sĩ lâm sàng có thể can thiệp nếu có bằng chứng về suy thai, như được phản ánh bởi FHR trên hoặc dưới phạm vi bình thường 110-160 nhịp / phút hoặc FHR không thay đổi để đáp ứng với các cơn co tử cung.
Monitor sản khoa (EFM), còn được gọi là giám sát FHR, được phát triển lần đầu tiên vào những năm 1960. Kể từ năm 1980, việc sử dụng EFM đã phát triển mạnh mẽ, từ việc sử dụng trên 45% phụ nữ mang thai trong chuyển dạ lên 85% vào năm 2002, theo Hội nghị Bác sĩ Sản phụ khoa Hoa Kỳ (ACOG). “Khi EFM được sử dụng trong quá trình chuyển dạ, ĐD hoặc bác sĩ nên xem xét lại thường xuyên”, hướng dẫn của ACOG.
Long Tran lược dịch từ Medscape