U hạt ở phổi do dùng thuốc uống nghiền nát truyền qua PICC
🌼Trình bày ca bệnh
Một phụ nữ 62 tuổi được chuyển đến phòng khám phổi của chúng tôi vào tháng 1 năm 2024 do bệnh tiến triển dần DOE. Bà có tiền sử đau mãn tính, bệnh thoái hóa đĩa đệm thắt lưng, bệnh lý rễ thần kinh thắt lưng, cắt bỏ cung sống thắt lưng khi điều trị đau đa phương thức bằng gabapentin, Cymbalta và viên nén hydrocodone bitartrate 5 mg và acetaminophen 325 mg khi cần thiết.
Bà cũng bị bệnh động mạch vành sau phẫu thuật bắc cầu động mạch vành, ngưng thở khi ngủ do tắc nghẽn (OSA) khi áp lực đường thở dương, sửa van hai lá vào năm 2022 và cắt vòng nội soi bằng phẫu thuật bắc cầu dạ dày, và nhiều lần cắt bỏ ruột non dẫn đến ruột ngắn sau đó là đảo ngược bắc cầu. Bà đã được PICC để nuôi dưỡng hoàn toàn qua đường tĩnh mạch (TPN) từ năm 2021 và đường truyền PICC vẫn không thay đổi. Bệnh nhân báo cáo rằng DOE của bà ấy bắt đầu vào khoảng giữa năm 2023 và trở nên tệ hơn khi bà quyết định đi khám bác sĩ chuyên khoa phổi. Bệnh liên quan đến ho khan thỉnh thoảng. Bệnh nhân phủ nhận việc khó thở khi nằm, khó thở kịch phát về đêm, đau ngực, sốt, ớn lạnh hoặc sụt cân. Bà đã bỏ thuốc lá vào năm 2017sau khi hút khoảng một gói thuốc mỗi ngày trong 35 năm. Không có tiền sử nuôi thú cưng trong nhà, tiếp xúc với bụi hữu cơ, thuốc hít, bệnh tự miễn, nhiễm trùng phổi mãn tính bao gồm bệnh lao, bệnh sarcoidosis hoặc hít sặc mãn tính.
Khi đánh giá ban đầu, huyết áp là 120/70 mmHg, nhịp mạch là 105/phút, nhịp thở là 20/phút và độ bão hòa oxy là 92% khi thở khí trong phòng. Kiểm tra hệ hô hấp cho thấy có tiếng ran nổ khi hít vào ở cả hai bên. Phần còn lại của quá trình kiểm tra toàn thân là bình thường.
Xét nghiệm chức năng phổi (PFT) cho thấy khiếm khuyết thông khí hạn chế vừa phải với khả năng khuếch tán carbon monoxide (DLco) của phổi bị giảm nghiêm trọng. Không có phản ứng giãn phế quản (Bảng 1).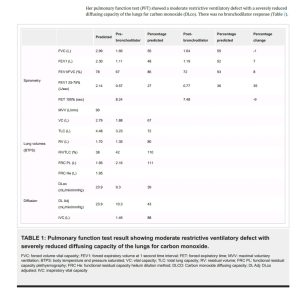
Tóm tắt:
Tiêm tĩnh mạch các chế phẩm dạng viên nén nghiền thành bột dùng để uống có thể dẫn đến bệnh u hạt dị vật phổi, một tình trạng hiếm gặp và nghiêm trọng.
Báo cáo ca bệnh này nêu chi tiết một trường hợp bất thường về bệnh u hạt phổi do tiêm viên nén hydrocodone bitartrate và acetaminophen nghiền nát qua ống thông tĩnh mạch trung tâm được đưa vào ngoại vi (PICC).
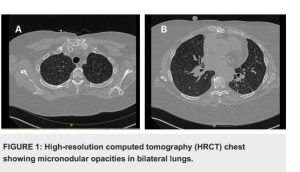
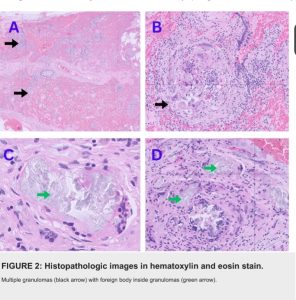
Chụp CT độ phân giải cao cho thấy các nốt phổi lan tỏa hai bên. Nội soi phế quản và sinh thiết phổi xác nhận sự hiện diện của tình trạng viêm u hạt với các tế bào khổng lồ dị vật, phù hợp với phản ứng dị vật. Một bệnh sử chi tiết phát hiện ra rằng bệnh nhân đã dùng thuốc uống nghiền nát qua đường PICC của mình để kiểm soát cơn đau tốt hơn.
📌Thảo luận
Các chế phẩm thuốc uống sử dụng chất độn trơ, không hòa tan như cellulose vi tinh thể, talc và polyvinylpyrrolidone để tăng khối lượng. U hạt dị vật phổi là một biến chứng không phổ biến của việc tiêm tĩnh mạch thuốc dùng để uống. Tiêm tĩnh mạch viên thuốc theo toa đã nghiền trong dung dịch nước có thể dẫn đến thuyên tắc dị vật. Các hạt nhỏ sẽ bám vào mạch máu và mô kẽ, dẫn đến phản ứng u hạt và xơ hóa.
Mức độ liên quan đến tiểu động mạch và mức độ nghiêm trọng của tình trạng tăng huyết áp động mạch phổi xác định các biểu hiện lâm sàng của u hạt dị vật. Bệnh nhân có thể không có triệu chứng hoặc có các triệu chứng không đặc hiệu như ho khan và khó thở khi gắng sức tiến triển. Trong những trường hợp nghiêm trọng hơn, hội chứng suy hô hấp ở người lớn hoặc xơ hóa nặng tiến triển có thể phát triển. Một trường hợp có tràn khí màng phổi tự phát là triệu chứng biểu hiện cũng đã được báo cáo trong tài liệu.
X-quang ngực thường bình thường. Chụp HRCT của bệnh u hạt cellulose thường cho thấy các nốt kẽ lan tỏa có kích thước từ 1 đến 2 mm, với một số nốt xuất hiện theo kiểu trung tâm tiểu thùy. Ward và cộng sự đã tiến hành phân tích hồi cứu các lần chụp CT của 12 bệnh nhân bị u hạt talc. Nghiên cứu cho thấy ba bệnh nhân biểu hiện các nốt và khí phế thũng toàn bộ thùy dưới, hai bệnh nhân biểu hiện kiểu nốt mịn lan tỏa, hai bệnh nhân có giảm độ mờ kính và năm bệnh nhân còn lại chỉ biểu hiện khí phế thũng. Trong trường hợp của chúng tôi, HRCT cho thấy kiểu nốt siêu nhỏ lan tỏa.
Chẩn đoán được xác nhận thông qua nội soi phế quản và sinh thiết phổi, cho thấy các cụm vật liệu lạ quanh và trong mạch bên trong các khối u hạt.
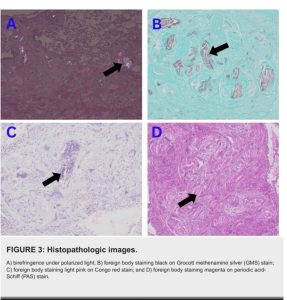
U hạt quanh mạch máu với các hạt lưỡng chiết là dấu hiệu mô học của bệnh u hạt dị vật. Các đặc điểm hình thái và nhuộm màu giúp xác định các chất kích hoạt cụ thể. Talc xuất hiện dưới dạng các mảng lớn, màu vàng không đối xứng; tinh bột ngô có hình tròn với hoa văn chữ thập Maltese; và tế bào vi tinh thể cellulose xuất hiện dưới dạng tinh thể dài có thể được nhuộm bằng thuốc nhuộm đỏ Congo, PAS và bạc methenamine.
Dựa trên các phát hiện hình ảnh, một loạt các tình trạng được xem xét trong chẩn đoán phân biệt.
Bệnh u hạt, bệnh phổi kẽ, khối u như ung thư biểu mô phế quản phế nang và bệnh ác tính dạng lympho, nhiễm trùng cơ hội, bệnh bụi phổi, viêm phổi do hít phải, bệnh lao kê và nhiễm nấm lưu hành có thể biểu hiện với hình ảnh tương tự. Xét nghiệm HIV được khuyến nghị cho bất kỳ bệnh nhân nào có yếu tố nguy cơ.
Điều trị chủ yếu là hỗ trợ vì không có phương pháp điều trị nào được xác định cho bệnh u hạt dị vật.
Việc ngừng tiếp xúc với các tác nhân kích hoạt là tối quan trọng, như trong trường hợp của chúng tôi, khi bệnh nhân đã đồng ý ngừng tiêm thuốc dạng bột. Mặc dù không có đủ dữ liệu để đưa ra kết luận, một báo cáo trường hợp mô tả một BN nam giới 24 tuổi đã đáp ứng thành công với liều hàng ngày là 60 mg prednisolone. Thuốc giãn mạch có thể được sử dụng để điều trị tăng huyết áp phổi liên quan. Ghép phổi chỉ được coi là phương sách cuối cùng cho những bệnh nhân mắc bệnh giai đoạn cuối. Hầu hết bệnh nhân có kết quả không thuận lợi với tình trạng suy giảm chức năng phổi tiến triển.
Kết luận
Trong chẩn đoán phân biệt bệnh phổi vi hạt, nên xem xét bệnh u hạt dị vật ngoài các bệnh lý phổi phổ biến hơn, đặc biệt là trong bối cảnh tăng huyết áp động mạch phổi hoặc lạm dụng thuốc IV. Chẩn đoán đòi hỏi mức độ nghi ngờ cao và có khả năng bị bỏ sót nếu không sinh thiết phổi. Các bác sĩ lâm sàng nên lấy bệnh sử mở rộng để tìm ra nguyên nhân cơ bản.
Bệnh nhân nên được giáo dục về đường dùng thuốc và hậu quả của việc sử dụng sai đường truyền tĩnh mạch.
Báo cáo ca bệnh này bổ sung thêm vào tài liệu bằng cách ghi lại hậu quả nghiêm trọng của việc sử dụng sai đường PICC và nâng cao hiểu biết về phản ứng u hạt phổi từ các vật liệu lạ.
Trích
Banjade P, Beltran C, Itani A, Sharma M. Pulmonary Foreign Body Granulomatosis Following Intravenous Injection of Oral Medication: A Rare Case Report. Cureus. 2024 Jul 26;16(7):e65429. doi: 10.7759/cureus.65429. PMID: 39184613; PMCID: PMC11344994.