NEJM – Phân tích tổng hợp Levofloxacin cho những người tiếp xúc với bệnh lao kháng đa thuốc
Tác giả Trinh Duong, M.Sc.
Ước tính mỗi năm có gần 500.000 người mắc bệnh lao (TB) kháng rifampin hoặc kháng đa thuốc (MDR), được định nghĩa là một căn bệnh do vi khuẩn Mycobacterium tuberculosis (MTB) gây ra, kháng với isoniazid và rifampin. Điều trị dự phòng lao bảo vệ những người bị nhiễm MTB tiềm ẩn khỏi tiến triển thành bệnh lao, làm giảm khả năng lây truyền tiếp theo.
Mặc dù hiệu quả của điều trị dự phòng lao đối với bệnh lao nhạy cảm với thuốc đã được xác định rõ ràng, nhưng bằng chứng từ các thử nghiệm ngẫu nhiên về điều trị dự phòng lao ở những cá nhân tiếp xúc với những người bị lao kháng rifampin hoặc MDR-TB còn hạn chế.
Thử nghiệm Quinolone Việt Nam cho MDR-TB (VQUIN; được đăng ký là ACTRN12616000215426) và Thử nghiệm liệu pháp phòng ngừa đa kháng thuốc ở trẻ em bị lao (TB-CHAMP; được đăng ký là ISRCTN92634082) là các thử nghiệm có đối chứng ngẫu nhiên riêng biệt đánh giá levofloxacin như một phương pháp điều trị phòng ngừa MDR-TB ở người lớn và trẻ em.
Cả hai thử nghiệm đều quan sát thấy ít người tham gia mắc bệnh lao hơn trong nhóm levofloxacin; tuy nhiên, trong cả hai thử nghiệm, sự khác biệt được quan sát thấy đều không đạt đến mức có ý nghĩa thống kê, có thể là do tỷ lệ mắc bệnh lao tiềm ẩn thấp hơn dự kiến.
Dữ liệu từ các thử nghiệm ngẫu nhiên đánh giá hiệu quả của phương pháp điều trị dự phòng bệnh lao (TB) đối với những người tiếp xúc với bệnh lao đa kháng thuốc (MDR) còn thiếu. Hai thử nghiệm ngẫu nhiên được công bố gần đây không đạt được ý nghĩa thống kê tạo cơ hội cho một phân tích tổng hợp.
Trong NC này, các tác giả báo cáo một phân tích tổng hợp dữ liệu cá nhân của người tham gia (IPD) được lập kế hoạch theo triển vọng của hai thử nghiệm đánh giá hiệu quả và tính an toàn của phương pháp điều trị dự phòng MDR-TB của levofloxacin. Họ đã sử dụng các phương pháp tiêu chuẩn để ước tính hiệu quả điều trị tổng thể và phương pháp Bayesian để ước tính hiệu quả trong mỗi thử nghiệm với độ chính xác cao hơn. Phương pháp Bayesian này điều chỉnh sự khác biệt về hiệu quả điều trị giữa các quần thể nghiên cứu.
THIẾT KẾ NGHIÊN CỨU
Thử nghiệm VQUIN được tiến hành tại Việt Nam từ tháng 3 năm 2016 đến tháng 2 năm 2022, và TB-CHAMP được tiến hành tại Nam Phi từ tháng 9 năm 2017 đến tháng 2 năm 2023. Thiết kế cho từng thử nghiệm đã được mô tả trước đó, và kết quả thử nghiệm riêng lẻ được báo cáo ở nơi khác.
Cả hai thử nghiệm đều tuyển chọn những người tham gia có tiếp xúc trong gia đình với một cá nhân mắc bệnh lao phổi kháng rifampin/MDR-TB đã được xác nhận bằng vi sinh vật. VQUIN chủ yếu tuyển chọn những người tiếp xúc trong gia đình từ 15 tuổi trở lên và một số ít trẻ em dưới 15 tuổi. Những người tham gia được yêu cầu phải xuất trình bằng chứng về nhiễm trùng Mtb tiềm ẩn (tức là tình trạng nhạy cảm miễn dịch với Mtb), đang sống chung với vi-rút gây suy giảm miễn dịch ở người (HIV) hoặc bị suy dinh dưỡng nặng.
TB-CHAMP ban đầu chỉ tuyển chọn trẻ em dưới 5 tuổi, với trẻ lớn hơn và thanh thiếu niên từ 5 đến 17 tuổi có bằng chứng nhiễm trùng Mtb tiềm ẩn hoặc đang sống chung với HIV sau đó được đưa vào. Tình trạng nhiễm trùng Mtb tiềm ẩn được xác định là xét nghiệm da tuberculin (TST) dương tính trong VQUIN,6 và xét nghiệm giải phóng gamma interferon dương tính (IGRA, QuantiFERON-TB Gold Plus, Qiagen) trong TB-CHAMP.
Những người tham gia trong cả hai thử nghiệm đều được phân bổ ngẫu nhiên levofloxacin uống hàng ngày hoặc giả dược theo tỷ lệ phân bổ 1:1, phân tầng theo tỉnh (n = 10) trong VQUIN và theo địa điểm thử nghiệm (n = 5) trong TB-CHAMP. Trong TB-CHAMP, tất cả những người tham gia trong một hộ gia đình đều được phân bổ vào cùng một nhóm điều trị.
Trong thử nghiệm VQUIN, trong đó hai hoặc nhiều người tiếp xúc trong một hộ gia đình được phân bổ ngẫu nhiên trong khoảng thời gian 90 ngày, những người tiếp xúc trong hộ gia đình này được phân bổ vào cùng một nhóm điều trị; nếu những người tiếp xúc bổ sung được ghi danh 91 ngày trở lên sau khi người tiếp xúc đầu tiên được ghi danh, họ sẽ được phân bổ ngẫu nhiên riêng.
Điều trị được thực hiện một lần mỗi ngày trong 180 ngày (26 tuần) trong VQUIN và 168 ngày (24 tuần) trong TB-CHAMP. Liều dùng hàng ngày dựa trên 10–15 mg/kg cho người lớn trong VQUIN và 15–20 mg/kg cho trẻ em trong cả hai thử nghiệm, với liều tối đa là 750 mg. Chúng tôi đã sử dụng cùng một công thức cho levofloxacin và giả dược (viên nén 250 mg; Macleods Pharmaceuticals, Ấn Độ).
Theo dõi trong VQUIN lên đến 134 tuần sau khi phân công ngẫu nhiên. Trong TB-CHAMP, theo dõi ban đầu là 96 tuần, giảm xuống còn 72 tuần vào tháng 5 năm 2019, với các phân tích cuối cùng được thực hiện khi tất cả những người tham gia được theo dõi trong tối thiểu 24 tuần. Thiết kế và phương pháp cho các phân tích kết hợp của các thử nghiệm đã được chỉ định trước khi biết kết quả của bất kỳ thử nghiệm nào.
PHƯƠNG PHÁP
Các tác giả đã tiến hành phân tích kết hợp hai thử nghiệm giai đoạn 3 về phương pháp điều trị dự phòng bệnh lao đa kháng thuốc bằng levofloxacin — thử nghiệm Levofloxacin để phòng ngừa bệnh lao đa kháng thuốc (VQUIN) và thử nghiệm điều trị dự phòng bệnh lao đa kháng thuốc ở trẻ em tiếp xúc với bệnh lao đa kháng thuốc (TB-CHAMP).
Sau khi tiếp xúc với bệnh lao đa kháng thuốc trong hộ gia đình, VQUIN chủ yếu thu thập người lớn ở Việt Nam; TB-CHAMP chủ yếu thu thập trẻ nhỏ ở Nam Phi.
Phân công ngẫu nhiên trong cả hai thử nghiệm là 1:1 ở cấp hộ gia đình với levofloxacin hàng ngày hoặc giả dược trong 6 tháng. Kết quả chính là bệnh lao mới mắc sau 54 tuần.
Nhóm NC ước tính hiệu quả điều trị tổng thể bằng cách sử dụng phân tích tổng hợp dữ liệu của từng người tham gia.
ĐIỂM CUỐI
Điểm cuối hiệu quả chính cho phân tích kết hợp là bệnh lao được xác nhận bằng vi sinh hoặc được xác định lâm sàng, bao gồm cả tử vong liên quan đến bệnh lao, sau 54 tuần sau khi phân công ngẫu nhiên. Khung thời gian này được chọn dựa trên các nghiên cứu trước đây cho thấy hầu hết những người tiếp xúc phát triển bệnh lao sau khi tiếp xúc với Mtb đều mắc bệnh trong vòng 12 tháng, và lo ngại rằng việc tiếp xúc lại và tái nhiễm ngoại sinh sau đó với thời gian theo dõi dài hơn có thể làm giảm hiệu quả điều trị. Nó cũng cho phép căn chỉnh thời gian theo dõi giữa hai thử nghiệm.
Điểm cuối hiệu quả thứ cấp là
(1) bệnh lao được xác nhận bằng vi sinh hoặc được xác định lâm sàng vào cuối thời gian theo dõi;
(2) bệnh lao được xác nhận bằng vi sinh vào tuần thứ 54; và
(3) tử vong do mọi nguyên nhân vào tuần thứ 134.
Trong mỗi thử nghiệm, một Ủy ban Đánh giá Điểm cuối độc lập, không biết về việc phân công điều trị, đã xét xử các kết quả bệnh lao và nguyên nhân tử vong.
Các điểm cuối về an toàn là
(1) các biến cố bất lợi (AE) cấp độ 3 trở lên từ khi bắt đầu điều trị đến 21 ngày sau liều thuốc cuối cùng;
(2) các AE cấp độ 3 trở lên liên quan đến thuốc;
(3) các biến cố bất lợi nghiêm trọng (SAE) xảy ra trong vòng 21 ngày sau liều thuốc cuối cùng;
(4) ngừng điều trị do AE(s) ở bất kỳ cấp độ nào; và
(5) năm lĩnh vực AE được chỉ định trước có liên quan đặc biệt bao gồm các tác động lên cơ xương (viêm khớp, đau khớp hoặc viêm gân) xảy ra bất kỳ lúc nào kể từ khi bắt đầu điều trị.
Trong TB-CHAMP, bác sĩ lâm sàng tại chỗ điều trị cho người tham gia đã xác định mối quan hệ nhân quả giữa thuốc thử nghiệm và các AE (bao gồm cả tử vong).
Trong VQUIN, tính nhân quả được xác định bởi Ủy ban đánh giá điểm cuối đối với các AE cấp độ 3 đến 5 và bởi bác sĩ lâm sàng điều trị đối với các AE cấp độ 1 và 2.
KẾT QUẢ
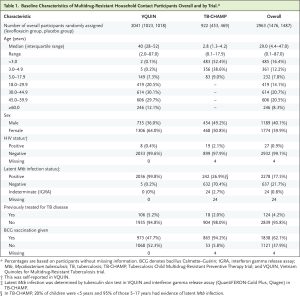
Thử nghiệm VQUIN (n=2041) phân bổ ngẫu nhiên 1,023 người tham gia dùng levofloxacin và 1,018 người tham gia dùng giả dược;
TB-CHAMP (n=922) phân bổ 453 người tham gia dùng levofloxacin và 469 người tham gia dùng giả dược.
Độ tuổi trung bình là 40 tuổi (khoảng tứ phân vị từ 28 đến 52 tuổi) trong VQUIN và 2,8 tuổi (khoảng tứ phân vị từ 1,3 đến 4,2 tuổi) trong TB-CHAMP.
Tỷ lệ người tham gia có bằng chứng nhiễm trùng Mtb tiềm ẩn trong VQUIN là 99,8% và trong TB-CHAMP là 20% ở trẻ em dưới 5 tuổi và 95% ở trẻ em từ 5 đến 17 tuổi. Tỷ lệ người tham gia sống chung với HIV là 0,4% trong VQUIN và 2,1% trong TB-CHAMP.
Trong VQUIN, 97% người tham gia đạt được theo dõi cuối thử nghiệm ở tuần thứ 134. Trong TB-CHAMP, 91% người tham gia được theo dõi trong ít nhất 24 tuần và 73% trong ít nhất 54 tuần.
Tổng cộng có 119 (6%) người tham gia trong VQUIN và 1 (0,01%) người tham gia trong TB-CHAMP không bắt đầu điều trị thử nghiệm. Trong VQUIN, 70% người tham gia trong nhóm levofloxacin và 85% trong nhóm giả dược đã dùng ít nhất 80% liều được phân bổ; trong TB-CHAMP, tỷ lệ này là 86% ở cả hai nhóm điều trị.
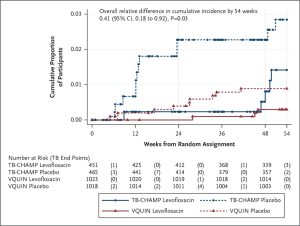
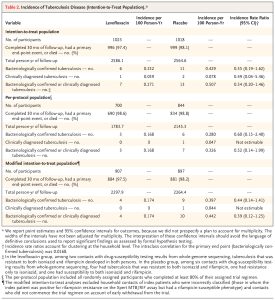
Nhìn chung, 8 người tham gia nhóm levofloxacin phát triển bệnh lao sau 54 tuần so với 21 người tham gia nhóm giả dược; sự khác biệt tương đối về tỷ lệ mắc bệnh tích lũy là 0,41 (khoảng tin cậy 95% [CI] từ 0,18 đến 0,92; P=0,03).
Không thấy mối liên quan nào giữa levofloxacin và các tác dụng phụ cấp độ 3 trở lên (tỷ lệ nguy cơ 1,07, 95% CI từ 0,70 đến 1,65).
Các biến cố cơ xương ở bất kỳ cấp độ nào đều xảy ra thường xuyên hơn ở nhóm levofloxacin (tỷ lệ nguy cơ 6,36, 95% CI 4,30 đến 9,42), nhưng không xảy ra ở trẻ em dưới 10 tuổi.
Nhìn chung, bốn người tham gia nhóm levofloxacin và ba người tham gia nhóm giả dược có các biến cố cấp độ 3.

Thảo luận
Trong phân tích kết hợp này của gần 3000 trẻ em, thanh thiếu niên và người lớn từ các thử nghiệm ngẫu nhiên có đối chứng giả dược TB-CHAMP và VQUIN, các tác giả đã chứng minh rằng levofloxacin hàng ngày trong 6 tháng có liên quan đến việc giảm tương đối 60% tỷ lệ mắc bệnh lao trong vòng 1 năm.
Mặc dù cả TB-CHAMP và VQUIN đều quan sát thấy ít người tham gia phát triển bệnh lao hơn trong nhóm levofloxacin so với nhóm giả dược, nhưng không thử nghiệm nào riêng lẻ cho thấy sự khác biệt có ý nghĩa thống kê. Điều này có khả năng là do tỷ lệ mắc bệnh lao tiềm ẩn thấp hơn đáng kể so với dự kiến. Dữ liệu gộp dẫn đến ước tính chính xác hơn về hiệu quả điều trị.
Những phát hiện này xác nhận kết quả trước đó từ các nghiên cứu quan sát về điều trị dự phòng trong số những người tiếp xúc với những người mắc bệnh lao kháng rifampin hoặc MDR-TB. Một phân tích tổng hợp gần đây của 11 nghiên cứu theo nhóm ước tính rằng điều trị dự phòng MDR-TB làm giảm tỷ lệ mắc bệnh lao tới 66%.17 Kết quả của chúng tôi cũng phù hợp với các thử nghiệm trước đây về isoniazid để ngăn ngừa bệnh lao nhạy cảm với thuốc. Phân tích tổng hợp của 11 thử nghiệm có đối chứng giả dược cho thấy rằng 6 đến 12 tháng dùng isoniazid có hiệu quả 60% trong việc ngăn ngừa bệnh lao.4 Tương tự như isoniazid trong điều trị dự phòng bệnh lao,18 tác dụng bảo vệ của levofloxacin dường như chỉ giới hạn ở giai đoạn điều trị trong phân tích của chúng tôi. Trong giai đoạn này, 1 người tham gia trong nhóm levofloxacin đã phát triển bệnh lao so với 14 người trong nhóm giả dược, tương ứng với hiệu quả khoảng 90% trong một phân tích được chỉ định trước. Sau đó, tỷ lệ mắc bệnh lao tương tự nhau giữa các nhóm điều trị, điều này có thể là do tái phơi nhiễm và tái nhiễm Mtb sau đó, đặc biệt là trong các trường hợp được phát hiện muộn trong thời gian theo dõi. Cũng có khả năng levofloxacin không loại bỏ hoàn toàn nhiễm trùng Mtb tiềm ẩn ở một số người tham gia, dẫn đến tiến triển thành bệnh lao sau điều trị.
Đáng mừng là hai thử nghiệm của NC cho thấy ít bằng chứng về nguy cơ AE quá mức ở mức độ 3 trở lên hoặc AE nghiêm trọng với levofloxacin. Tuy nhiên, những người tham gia trong nhóm levofloxacin có nhiều khả năng gặp AE ở mức độ 3 trở lên, ít nhất có thể liên quan đến thuốc thử nghiệm trong VQUIN, mặc dù các biến cố như vậy không phổ biến.
NC thấy rằng việc ngừng điều trị thử nghiệm do AE xảy ra thường xuyên hơn ở nhóm levofloxacin và, như đã báo cáo trước đây, nhiều hơn ở người lớn so với trẻ em. Các AE dẫn đến việc ngừng điều trị chủ yếu là ở mức độ thấp.
Các tác giả đã quan sát thấy mối liên quan giữa levofloxacin và các biến cố cơ xương, với hầu hết các biến cố đều nhẹ. Mối liên quan này không được thấy ở trẻ em dưới 10 tuổi. Chỉ có ba người tham gia dùng levofloxacin báo cáo các triệu chứng viêm gân; không có trường hợp nào nghiêm trọng. Độc tính cơ xương liên quan đến liệu pháp kháng sinh levofloxacin đã được báo cáo ở người lớn, với các triệu chứng thường tự khỏi.
Trong số 2500 trẻ em từ các thử nghiệm ngẫu nhiên nhãn mở về levofloxacin để điều trị bằng kháng sinh cho các bệnh nhiễm trùng khác, tỷ lệ mắc các rối loạn cơ xương trong 12 tháng cao hơn ở nhóm dùng levofloxacin so với nhóm điều trị không dùng fluoroquinolone (3,4% so với 1,8%). Sự khác biệt này phần lớn là do các báo cáo về chứng đau khớp, do đó có khả năng bị sai lệch khi báo cáo28; hơn nữa, không quan sát thấy tác dụng lâu dài.
KẾT LUẬN
Trong phân tích tổng hợp này của hai thử nghiệm ngẫu nhiên, levofloxacin có liên quan đến việc giảm 60% tỷ lệ mắc bệnh lao ở người lớn và trẻ em tiếp xúc với MDR-TB trong gia đình, nhưng có nguy cơ tăng các tác dụng phụ về cơ xương.
(Được tài trợ bởi Hội đồng nghiên cứu y tế và sức khỏe quốc gia Úc, UNITAID và các tổ chức khác.)
Trích NEJM Evid 2025;4(1)
DOI: 10.1056/EVIDoa2400190 VOL. 4 NO. 1 Copyright © 2024